変形性関節症とは
 変形性関節症は、関節が様々要因によって徐々に変形し、痛みを伴ったり腫れたりする疾患です。関節の表面を覆っている軟骨がすり減ると、関節内部の滑膜に炎症が起こり、関節周辺の骨が徐々に変形していきます。この変化は数年~数十年かけて進行し、最終的には関節の可動域が制限され、日常生活にも影響してきます。
変形性関節症は、関節が様々要因によって徐々に変形し、痛みを伴ったり腫れたりする疾患です。関節の表面を覆っている軟骨がすり減ると、関節内部の滑膜に炎症が起こり、関節周辺の骨が徐々に変形していきます。この変化は数年~数十年かけて進行し、最終的には関節の可動域が制限され、日常生活にも影響してきます。
関節の変形は、加齢に伴う変化、運動による関節への負荷、外傷、体重の影響、感染による炎症など、様々な要因が複雑に絡み合って起こります。一度変形した関節は元に戻すことが難しいため、早期からの対応が重要です。
変形性関節症の症状
変形性関節症は、時間の経過とともに進行します。関節に負担がかかると軟骨がすり減り、軟骨の下にある骨組織が破壊され、関節が変形します。疾患が進行すると、関節に力をかけたり、関節を曲げたりするだけでも痛みを伴うようになります。さらに悪化すると、安静にしていても痛みを感じ、睡眠を妨げるほどの強い痛みに発展することもあります。
変形性膝関節症や変形性股関節症の場合、疾患が進行すると、患部に体重をかける、あるいは下肢を曲げる際に強い痛みが起こります。そのため、歩く、しゃがむ、靴下を履くといった日常的な動作が難しくなります。
変形性関節症の多い部位
変形性関節症と膝(変形性膝関節症)
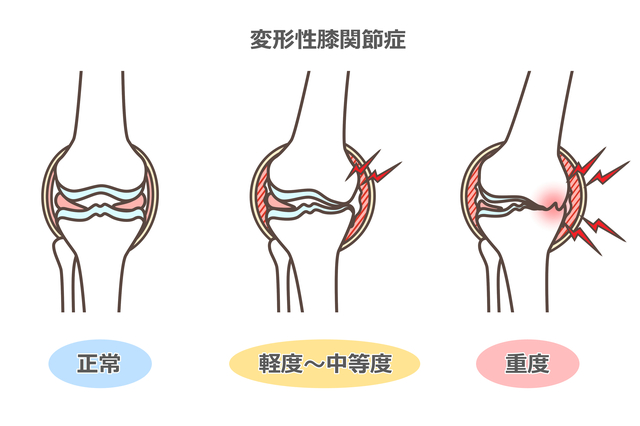 膝関節の軟骨の質が劣化し、徐々にすり減っていくことで、歩行時に膝に痛みを生じる疾患です。初期の変形性膝関節症の症状としては、平地では問題なく歩けるが階段を上ると膝が痛む、膝の痛みなく歩けるが正座ができない、などが挙げられます。
膝関節の軟骨の質が劣化し、徐々にすり減っていくことで、歩行時に膝に痛みを生じる疾患です。初期の変形性膝関節症の症状としては、平地では問題なく歩けるが階段を上ると膝が痛む、膝の痛みなく歩けるが正座ができない、などが挙げられます。
変形性関節症と股関節(変形性股関節症)
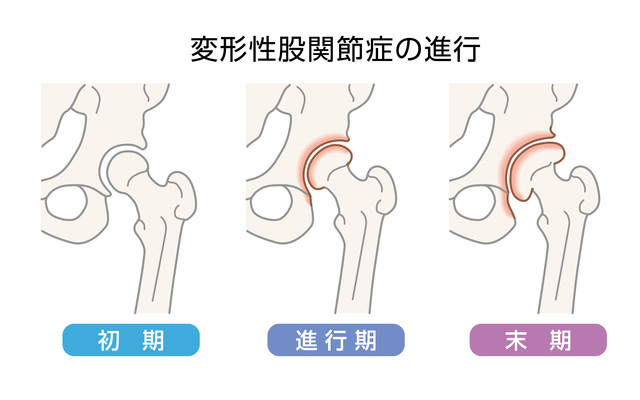 大腿骨頭が軟骨とこすれ合うことで起こる関節炎で、関節や骨が損傷したり変形したり、関節面の軟骨が肥大して骨化する骨棘(骨の突出)ができたりします。
大腿骨頭が軟骨とこすれ合うことで起こる関節炎で、関節や骨が損傷したり変形したり、関節面の軟骨が肥大して骨化する骨棘(骨の突出)ができたりします。
脚の付け根(股関節)、臀部、大腿部の軽い痛みやこわばりからはじまり、徐々に進行していきます。やがて股関節の痛みが強くなり、可動域が狭くなったり、慢性的な痛みによって筋力が低下したりします。
変形性関節症と指(変形性手指関節症)
人差し指から小指の関節が赤く腫れ、変形して曲がることがあります。痛みにより、物を強く握ったり、手を使うのが困難になったりと、日常生活や仕事にも支障が出ます。水泡(粘液嚢腫)が見られる場合もあります。
変形性関節症と足首(変形性足関節症)
足首の関節を構成する脛骨と距骨の軟骨がすり減る疾患です。捻挫を繰り返した方や足首の骨折歴がある方に多く、関節炎や細菌感染が原因となることもあります。主な症状は歩行時の痛みで、初期は歩き始めに痛みますが、歩くうちに軽減し、長時間歩くと再び悪化します。進行すると痛みが常時続いて可動域が狭くなり、足首の変形も顕著になります。
変形性関節症の原因
関節の表面を覆う関節軟骨は、主に軟骨細胞と、関節外に存在する2型コラーゲンや、プロテオグリカン(糖タンパク質)で構成されています。関節軟骨には血行や神経線維は分布していません。
関節症では、関節にかかる負担や機械的刺激などによって軟骨がすり減り、変性していきます。さらに関節を覆う滑膜に炎症が起こると、軟骨の変性がさらに進みます。
また、関節の周りでは骨や軟骨が異常に増えることがあり、その影響で関節を包む組織が硬くなり線維化することがあります。この過程で新しい血管や神経線維が増え、痛みを感じやすくなる原因になります。
変形性関節症の検査
膝の内側を押したときの圧痛の有無、関節の可動域、腫れやO脚変形の有無などを問診、身体診察、時には触診で調べ、レントゲン検査で診断します。必要に応じてMRI検査も行います。その際には当院がご紹介する連携医療機関にてスムーズにMRI検査をお受けいただけます。
変形性関節症の治療(治し方)
治療の目的は症状を軽減し、関節機能を維持または改善することです。保存療法としては、体重を減らすことで力学的負荷を軽減するなどの生活指導や、関節周囲の筋力トレーニングなどの運動療法などがあります。
荷重関節に対しては、杖の使用により関節への負荷を軽減することも効果的です。また、膝の変形性関節症に対しては、足底板や装具療法なども有効とされています。
さらに、必要に応じて痛みに対する薬物療法も行います。その際には内服薬や外用薬として非ステロイド性抗炎症薬(NSAIDs)、アセトアミノフェン、トラマドールなどを用います。
さらに、関節内にヒアルロン酸製剤や副腎皮質ステロイドを注射することもあります。これらの保存療法で十分な効果が見られない場合は、手術を検討することもあります。その際は、当院がご紹介する連携医療機関にてスムーズに治療をお受けいただけます。
